Komplikacije nakon vađenja zuba

Vađenje zuba jedan je od najčešćih stomatoloških zahvata te je kao zahvat indiciran onda kada je zub ozbiljno oštećen od karijesne lezije ili kada zbog anatomskih ili morfoloških obilježja zuba daljnje liječenje nije moguće. Postupak se izvodi uz lokalnu anesteziju kako bi zahvat bio što bezbolniji.
Komplikacije koje se javljaju u pravilu su rijetke, a većina ih se može i prevenirati. Od kliničara se očekuje da uzimaju detaljnu anamnezu te da dobro poznaju anatomiju, tehnike vađenja zuba i da sam zahvat odrade adekvatnim instrumentarijem. Od pacijenata se očekuje da se detaljno drže uputa kliničara te da se što prije jave nadležnom stomatologu ako je došlo do komplikacija.
Komplikacije se najčešće javljaju kod otežanih vađenja zuba zbog prevelike traume tkiva, kod infekcija rana, zbog nepridržavanja uputa, ali i određena medicinski kompromitirana stanja mogu uzrokovati otežano cijeljenje s različitim spektrom simptoma.
Iz praktičnih razloga, podijelit ćemo ih u dvije skupine: komplikacije koje nastaju tijekom zahvata te poslijeoperacijske komplikacije.
Komplikacije tijekom zahvata:
puknuće korijena zuba – pri vađenju zuba može puknuti dio korijena. Važno je izvaditi svaki komadić zuba da naknadno ne dođe do infekcije rane.
ozljeda susjednog zuba – instrumentarij zbog prekomjerne sile može oštetiti susjedni zub na što kliničar mora ozbiljno paziti
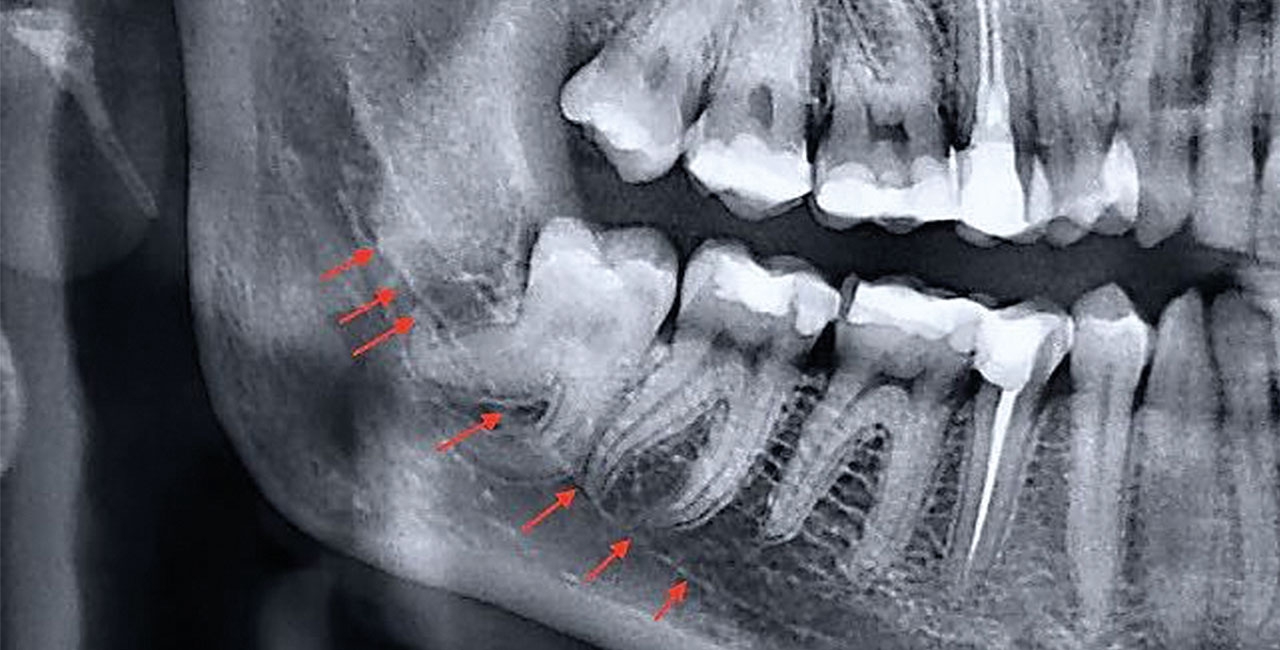
otvoreni sinus – gornji su molari anatomski u bliskoj vezi sa sinusnom šupljinom te ako je upalni proces već zahvatio okolno tkivo i uzrokovao resorpciju kosti prema sinusu, vađenjem zuba može se otvoriti komunikacija između sinusne i usne šupljine. (slika). To je očekivana komplikacija te je nužno da kliničar pravovremeno utvrdi je li sinus otvoren. Najpouzdaniji test jest puhanje kroz zatvoreni nos otvorenih usta. Ako struji zrak, ranu je potrebno zašiti da se zatvori komunikacija te preventivno ordinirati antibiotike.
ozljeda živca – do ozljede može doći pri anesteziji kada se injicira anestetik izravno u živčano vlakno, no to je zaista rijetko. Simptom je nagao i oštar bol koji prestaje čim anestetik počne djelovati. Kasnije obično nema nikakvih neželjenih posljedica. Ozljede živca pri operacijskom zahvatu već su ozbiljnije ozljede. Obično je riječ o nagnječenju živca pri pokušaju vađenja umnjaka, ako je umnjak anatomski u kontaktu s donjim alveolarnim živcem (slika). Rjeđe može nastradati i jezični živac neadekvatnim rezom ili pri brušenju okolne kosti duboko impaktiranih umnjaka. Ozljede tih senzoričkih živaca mogu dovesti do privremene ili trajne parestezije (djelomičnog gubitka osjeta, utrnutosti) inervacijskog područja tih živaca.
ozljeda krvne žile – usna šupljina vrlo je prokrvljena, no nasreću nema opasnosti od ozbiljnijih krvarenja. Komplikacije se vrlo brzo i uspješno mogu sanirati kompresijom rane, šivanjem, ligaturom krvne žile, različitim hemostaticima ili elektrokoagulacijom. Stanje može izgledati poprilično dramatično, no to je obično i posljedica povećanog stvaranja sline zbog straha od zahvata, stoga je važno napomenuti pacijentu da nema razloga za paniku.
Poslijeoperacijske komplikacije:
oteklina (edem) – uobičajena pojava nakon vađenja zuba. Javlja se drugi ili treći dan te može potrajati iduća tri do četiri dana. Potrebno je mirovanje te držanje hladnih obloga da se spriječi širenje i rast otekline.
hematom – javlja se kada suvišak krvi, koji ne iscuri u usnu šupljinu, završi u okolnom vezivnom tkivu. Hematom prati edem jer se tekućina lakše kreće kroz već prošireno edematozno tkivo. Tijekom idućih dana hematom može migrirati niže prema vratu što je posljedica sile gravitacije.
bol (dolor) – također sasvim uobičajena pojava nakon vađenja zuba. Različiti ljudi različito reagiraju na bol te je prag bola kod svake osobe drugačiji i potpuno je subjektivna percepcija stanja, stoga je teško kvantificirati koja je količina bola normalna za stanje nakon vađenja zuba ili drugih oralnokirurških zahvata. Preporučuje se primjena analgetika koji ne produljuju krvarenje (npr. aspirin, andol), a kod jačih bolova moguće je kombinirati dvije različite vrste analgetika (ibuprofen + paracetamol) zbog njihova sinergističkog djelovanja (multimodalna analgezija).
apsces – gnojna upala kao posljedica infekcije rane ili nepravovremene sanacije oralnih patoloških stanja. Bakterije djelovanjem endotoksina uništavaju okolno krivo, uzrokuju oteklinu, crvenilo i bol, a posljedica je njihova djelovanja nastanak gnojne upale koja se onda širi u okolna tkiva. Stanje može biti popraćeno povišenom temperaturom, malaksalošću, otežanim gutanjem i disanjem te nemogućnošću otvaranja usta (trizmus). Takvo stanje zahtijeva hitnu intervenciju – kliničar mora utvrditi zub koji je uzročnik gnojne upale, mora napraviti inciziju i drenažu apscesa te ordinirati antibiotike (penicilin + metronidazol odnosno klindamicin ako je pacijent alergičan na penicilinske antibiotike). Vađenje zuba uzročnika također dolazi u obzir, no tu procjenu mora donijeti kliničar prema općem stanju pacijenta i mogućnostima adekvatne anestezije u području zahvaćenog upalnim procesom.
trizmus – nemogućnost otvaranja usta, posljedica grča mišića otvarača usta. Stanje se javlja zbog upalnog procesa u blizini mišića ili zbog ozljede mišića pri nestručnom davanju provodne anestezije.
suha alveola (alveolitis sicca) – posljedica gubitka krvnog ugruška u prvim danima nakon zahvata, obično unutar 24 sata. Ostaje ogoljena koštana alveola s eksponiranim živčanim vlaknima što pacijenta može izrazito boljeti. Takvo stanje može potrajati i do tri tjedna nakon vađenja zuba. Važno je držati se uputa, ne ispirati ranu prvi dan, ne pljuvati krv, već normalno gutati krv i slinu kako se u ustima ne bi stvarali uvjeti koji će poremetiti formaciju normalnog krvnog ugruška.
produljeno krvarenje – u pravilu nije komplikacija, već se prvih 24 sata smatra da je normalno vrijeme krvarenja što zbog prisutnosti sline djeluje prenaglašeno nego što zapravo jest
naknadno krvarenje – posljedica je ili nekog općemedicinskog problema ili uzimanja lijekova koji produljuju vrijeme zgrušavanja krvi. Neka medicinska stanja, poput prirođenih koagulopatija (hemofilija, krvne diskrazije, manjak faktora zgrušavanja, manjak vitamina K…), mogu dovesti do duljih krvarenja.
Poremećaj broja i funkcije trombocita također može biti veliki rizični čimbenik. Posljedice terapijskih zračenja i kemoterapije kod onkoloških bolesnika utječu na funkciju trombocita i mogućnosti cijeljenja rana te pacijenti moraju također biti svjesni toga i napomenuti kliničaru prije svakog zahvata. Najčešći uzrok naknadnih krvarenja jest primjena antikoagulacijskih ili antiagregacijskih lijekova. Antikoagulacijski lijekovi djeluju na kaskadu zgrušavanja krvi preko čimbenika zgrušavanja, dok antiagregacijski lijekovi djeluju na funkciju trombocita. Kod starijih antikoagulacijskih lijekova nepredvidiva je farmakokinetika lijeka te bi kliničar od rizičnih pacijenata trebao zahtijevati nalaze krvi za PV i INR da se može procijeniti je li vrijeme zgrušavanja krvi u terapijskim okvirima. To su lijekovi poput heparina i antagonisti vitamina K (Marivarin, Martefarin…). Lijekovi novije generacije (Eliquis, Brilique, Plavix, Xarelto, Pradaxa…) djeluju predvidljivije te je obično dovoljno uspostaviti prekid terapije 24 – 48 sati prije dogovorenog zahvata, uz konzultacije s nadležnim kardiologom ili internistom koji je propisao lijekove.